Un importante studio clinico sulla vitamina D, condotto dalla Queen Mary University di Londra in collaborazione con la Harvard TH Chan School of Public Health, ha scoperto che gli integratori di vitamina D non aumentano la resistenza ossea né riducono il rischio di fratture ossee nei bambini con carenza di vitamina D. la ricerca contraddice le credenze comuni sull’impatto della vitamina D sulla salute delle ossa
Circa un terzo dei bambini subisce almeno una frattura prima dei 18 anni. Si tratta di un grave problema di salute globale, poiché le fratture infantili possono portare ad anni di disabilità e/o a una scarsa qualità della vita. Il potenziale degli integratori di vitamina D per migliorare la resistenza ossea ha attirato un crescente interesse negli ultimi anni, sulla base del ruolo della vitamina D nel promuovere la mineralizzazione ossea. Tuttavia, non sono stati precedentemente condotti studi clinici volti a verificare se gli integratori di vitamina D possono prevenire le fratture ossee nei bambini.
Metodologia e risultati dello studio
Lavorando con partner in Mongolia, un ambiente con un carico di fratture particolarmente elevato e dove la carenza di vitamina D è altamente diffusa, i ricercatori della Queen Mary e di Harvard hanno condotto uno studio clinico per determinare se l’integrazione di vitamina D ridurrebbe il rischio di fratture ossee o aumenterebbe la resistenza ossea in scolari. Lo studio, recentemente pubblicato su Lancet Diabetes & Endocrinology , è il più grande studio randomizzato e controllato mai condotto sull’integrazione di vitamina D nei bambini.
Nel corso di tre anni, 8.851 scolari di età compresa tra 6 e 13 anni che vivono in Mongolia hanno ricevuto una dose orale settimanale di integrazione di vitamina D. Il 95,5% dei partecipanti aveva una carenza di vitamina D basale e gli integratori studiati si sono rivelati molto efficaci nel riportare i livelli di vitamina D nel range di normalità. Tuttavia, non hanno avuto alcun effetto sul rischio di frattura o sulla resistenza ossea, misurata in un sottogruppo di 1.438 partecipanti utilizzando ultrasuoni quantitativi.
Implicazioni
È probabile che i risultati dello studio spingano scienziati, medici e specialisti della sanità pubblica a riconsiderare gli effetti degli integratori di vitamina D sulla salute delle ossa.
Il dottor Ganmaa Davaasambuu, professore associato presso la Harvard TH Chan School of Public Health, ha dichiarato:
“L’assenza di qualsiasi effetto di un’integrazione prolungata e generosa di vitamina D sul rischio di fratture o sulla resistenza ossea nei bambini con carenza di vitamina D è sorprendente. Negli adulti, l’integrazione di vitamina D funziona meglio per la prevenzione delle fratture quando viene somministrato contemporaneamente il calcio, quindi il fatto che non abbiamo offerto calcio insieme alla vitamina D ai partecipanti allo studio può spiegare i risultati nulli di questo studio”.
Il professor Adrian Martineau, direttore del Centro di immunobiologia presso la Queen Mary University di Londra, ha aggiunto:
“È anche importante notare che i bambini ai quali è stato riscontrato rachitismo durante lo screening per lo studio sono stati esclusi dalla partecipazione, poiché non sarebbe stato etico offrire loro un placebo (farmaco fittizio). Pertanto, i nostri risultati hanno rilevanza solo per i bambini con un basso livello di questa vitamina che non hanno sviluppato complicanze ossee. L’importanza di un’adeguata assunzione per la prevenzione del rachitismo non dovrebbe essere ignorata, e le linee guida del governo britannico che raccomandano un’assunzione giornaliera di 400 UI di vitamina rimangono importanti e dovrebbero ancora essere seguite”.
Riferimento: “Vitamin D supplements for fracture prevention in schoolchildren in Mongolia: analysis of secondary outcomes from a multicentre, double-blind, randomised, placebo-controlled trial” The Lancet Diabetes & Endocrinology, 1 dicembre 2023 The Lancet Diabete ed endocrinologia
DOI: 10.1016/S2213-8587(23)00317-0
Cos’è e cosa fa
La vitamina D è un gruppo di pro-ormoni liposolubili costituito da 5 diverse vitamine: vitamina D1, D2, D3, D4 e D5. Le due più importanti forme in cui la vitamina D si può trovare sono la vitamina D2 (ergocalciferolo) e la vitamina D3 (colecalciferolo), entrambe dall’attività biologica molto simile. L’ergocalciferolo (D2) è di provenienza vegetale, mentre il colecalciferolo (D3), derivante dal colesterolo, è sintetizzato negli organismi animali.
La fonte principale di questa vitamina per l’organismo umano è l’esposizione alla radiazione solare. La vitamina ottenuta dall’esposizione solare o attraverso la dieta è presente in una forma biologicamente non attiva e deve subire due reazioni di idrossilazione per essere trasformata nel calcitriolo, la forma biologicamente attiva.
La storia della scoperta della vitamina D parte nel 1919 quando il pediatra tedesco Kurt Huldschinsky osservò che bambini affetti da rachitismo guarivano se esposti alla luce ultravioletta. A.F. Hess e H.B. Gutman ottennero un risultato simile nel 1922 usando la luce solare. Nello stesso periodo Mc Collum ipotizzò l’esistenza di un composto liposolubile essenziale per il metabolismo delle ossa, studiando l’azione antirachitica dell’olio di fegato di pesce da cui riuscì a identificare una componente attiva.
Già nel biennio 1919-1920 Sir Edward Mellanby era pervenuto a un’ipotesi simile studiando cani cresciuti sempre al chiuso. Nel 1923 Goldblatt e Soames riuscirono a dimostrare che quando il 7-deidrocolesterolo, presente nella pelle, viene colpito dai raggi ultravioletti esso dà origine ad un composto avente la stessa attività biologica del composto lipofilo di Mc Collum. La struttura di questa vitamina venne identificata nel 1930 da A. Windaus.
Forme
Queste sono le forme principali che costituiscono il gruppo vitaminico D:
- vitamina D1 : composto costituito in parti 1:1 di ergocalciferolo e lumisterolo
- vitamina D2 : ergocalciferolo
- vitamina D3 : colecalciferolo
- vitamina D4 : diidroergocalciferolo
- vitamina D5 : sitocalciferolo
Fonti alimentari
Pochi alimenti contengono quantità apprezzabili di vitamina D. Un alimento particolarmente ricco è l’olio di fegato di merluzzo. Seguono i pesci grassi come il salmone e l’aringa, l’uovo, il fegato, le carni rosse (25-idrossicolecalciferolo) e le verdure verdi.
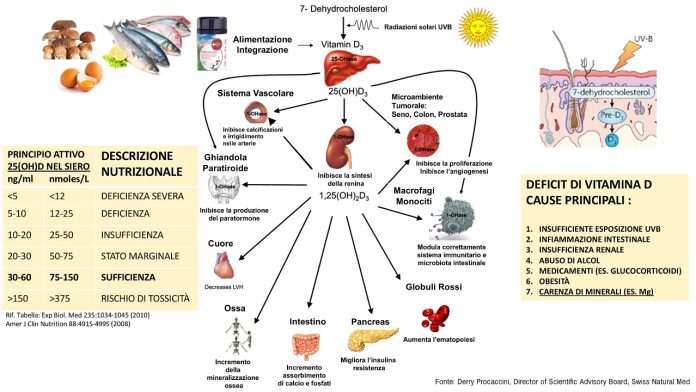
Livelli ematici di vitamina D
- Concentrazione ideale: 30 – 60 ng/ml
- Concentrazione insufficiente: 10 – 30 ng/ml
- Carenza: <10 ng/ml
Carenza
L’Agenzia Italiana del Farmaco (AIFA), basandosi su revisioni sistematiche e studi clinici pubblicati su The Lancet e Annals of Internal Medicine, ritiene non appropriate le crescenti prescrizioni di supplementi di vitamina D: in particolare questi studi hanno “sollevato dei dubbi circa l’utilità dell’impiego della vitamina D per prevenire l’osteoporosi, se assunta da sola, oltre che sui suoi effetti sulla salute in generale”.
Di diverso avviso è la Società Italiana dell’Osteoporosi, del Metabolismo Minerale e delle Malattie dello Scheletro (SIOMMMS), secondo cui in Italia sarebbe affetta da carenza l’80% della popolazione: l’insufficienza di vitamina D interesserebbe circa la metà dei giovani italiani nei mesi invernali. La condizione carenziale aumenterebbe con l’avanzare dell’età sino a interessare la quasi totalità della popolazione anziana italiana che non assume supplementi di vitamina D.
Uno studio italiano del 2003 mostrava che, su 700 donne in età postmenopausale, il 76% presentava livelli di vitamina D inferiori a 12 ng/ml. Ritenendo questo livello “assolutamente insufficiente“, Falaschi et al. sostengono che “Queste evidenze confutano la credenza, diffusa anche tra i medici, che nel paese non sia necessario un supplemento di vitamina D per assicurare degli adeguati livelli ematici a tutte le età“. Un altro studio ha rilevato come i neonati italiani siano tra le fasce di popolazioni più carenti, con una prevalenza di oltre il 97%.
In caso di carenza, le prime alterazioni consistono in: diminuzione dei livelli sierici di calcio e fosforo con conseguente iperparatiroidismo secondario e aumento della concentrazione di fosfatasi alcalina. Si hanno alterazione dei processi di mineralizzazione con rachitismo nel bambino non esposto al sole e osteomalacia nell’adulto non esposto al sole, debolezza muscolare, deformazione ossea in caso di malattia ossea e dolori.
Alcuni studi del 2006 hanno portato alla luce come la carenza di questa vitamina possa essere collegata con la sindrome influenzale: secondo il team di ricercatori, il motivo potrebbe essere associato al fatto che questa vitamina stimola la produzione di antimicrobici nei polmoni. Altri studi del 2009 correlano la carenza della vitamina, soprattutto in fase neonatale, con il manifestarsi della sclerosi multipla.
Recenti review, analizzando i livelli sierici nella popolazione in vari stati del mondo, hanno rilevato che, anche in paesi tipicamente soleggiati, sono necessarie politiche di integrazione per porre rimedio allo stato di grave carenza che si rivela essere molto diffuso.
Livelli di assunzione e tossicità
Il dosaggio della vitamina D nella forma 25(OH) D sierica rappresenta il metodo più accurato per stimare lo stato di replezione vitaminica D: in Italia un livello inferiore a 30 ng/ml è considerato insufficiente.
Secondo l’Istituto di Medicina (IOM) sarebbero necessarie 600 UI al giorno per far raggiungere al 97,5% della popolazione un valore di 20 ng/ml di 25OHD nel sangue, ma questi calcoli non si sono rivelati esatti e le dosi raccomandate sono considerate troppo basse, circa un decimo di quella necessaria. Holick sostiene che le attuali dosi raccomandate, essendo troppo basse rispetto alla produzione che avviene normalmente tramite l’esposizione solare (una persona di carnagione chiara in costume d’estate produce circa 10.000 UI in 20 minuti), siano potenzialmente dannose, perché espongono la popolazione a rischio di diverse malattie croniche.
Le Linee Guida elaborate dalla Società Italiana dell’Osteoporosi, del Metabolismo Minerale e delle Malattie dello Scheletro (SIOMMMS) affermano che “In presenza di deficit severo vanno somministrate dosi cumulative di vitamina D variabili tra 300.000 ed 1.000.000 di UI, nell’arco di 1-4 settimane“.
Durante la gravidanza e l’allattamento le richieste di vitamina D aumentano per far fronte alla maturazione dello scheletro del feto e del neonato. Generalmente l’esposizione alla luce dovrebbe mantenere dei livelli adeguati, ma alle latitudini italiane da ottobre a marzo questo non è possibile e si possono verificare stati carenziali sia per la mamma sia per il nascituro. La carenza di vitamina D è particolarmente frequente in Italia, specie negli anziani e nei mesi invernali, la carenza è tanto comune e di tale entità che l’86% delle donne italiane sopra i 70 anni presenta livelli ematici di 25(OH) D inferiori ai 10 ng/ml alla fine dell’inverno.
In caso di prolungata assunzione di vitamina, superiore a 10.000 UI/die, si possono verificare fenomeni di tossicità acuta o cronica con comparsa di nausea, diarrea, ipercalciuria, ipercalcemia, poliuria, calcificazione dei tessuti molli. Generalmente ciò può avvenire allorché i livelli circolanti di questa vitamina superano i 100 ng/ml: per ripristinare la condizione di normalità è sufficiente sospendere o ridurre l’integrazione. In letteratura tutti i casi di tossicità pubblicati sono per dosi superiori a 40.000 UI giornaliere.
Altre proprietà
Alcuni studi degli anni 2000 suggeriscono che questa vitamina potrebbe avere un ruolo nella regolazione della risposta immunitaria di tipo innato contro gli agenti microbici. Gli esperimenti in vitro dimostrano che l’1,25(OH) D può stimolare la produzione di catelicidina umana (human cathelicidin antimicrobial peptide – CAMP, un peptide con azione antimicrobica) in diverse colture cellulari.
Uno studio di Cannel e colleghi, riprendendo un’ipotesi di Edgar Hope-Simpson nel 1981, sostiene che i picchi invernali di sindrome influenzale potrebbero essere dovuti alla carenza di vitamina D a seguito della minor esposizione alla luce solare; recenti studi hanno confermato questa ipotesi, mostrando che un livello adeguato nel sangue di 25(OH) D riduce significativamente l’incidenza di infezioni respiratorie acute. Una recente meta-analisi ha rilevato una forte correlazione tra carenza di vitamina D e tiroiditi autoimmuni.
Vitamina D e Covid-19
È stato dimostrato che la carenza di vitamina D aumenta il rischio di gravi infezioni respiratorie. Una revisione sistematica e una meta-analisi di 27 pubblicazioni hanno rilevato che in sé essa non comporta maggiore probabilità di contrarre COVID-19, ma vi sono correlazioni tra la carenza di vitamina D e la gravità della malattia, aumenti di ospedalizzazione e tassi di mortalità.